#langat virus
Explore tagged Tumblr posts
Photo

Reining-in Flaviviruses
Flaviviruses have existed for thousands of years and still hit the headlines, most recently with Zika virus. They can fatally infect the human brain. Your body defends against them by making the protein interferon type I (IFN-I). How IFN-I affects the ability of flaviviruses to infect different cells (tropism), which determines the infection's spread, isn't clear. Researchers investigate by infecting the brains of normal mice and mice genetically altered so they're unresponsive to IFN-I, with the flavivirus, Langat virus. Combining optical projection tomography (OPT) with MRI revealed virus distribution in the brain (pictured). In normal mice (two views left), the virus only infected grey matter in sensory brain areas. In mutants (right), it spread further, infecting white matter. The team revealed the spread into white matter-targeted cells called microglia. Normal mice brains had more IFN-I activity, which protected microglia, uncovering IFN-I's role in viral tropism.
Written by Lux Fatimathas
Image from work by Nunya Chotiwan, Ebba Rosendal and Stefanie M. A. Willekens, and colleagues
Department of Clinical Microbiology, Umeå University, Umeå, Sweden
Image originally published with a Creative Commons Attribution 4.0 International (CC BY 4.0)
Published in Nature Communications, April 2023
You can also follow BPoD on Instagram, Twitter and Facebook
#science#biomedicine#flaviviruses#viruses#langat virus#interferon#optical projections tomography#MRI#microglia#white matter#brain#neuroscience
14 notes
·
View notes
Text
Viruses, Vol. 16, Pages 1327: Transcriptional Response to Tick-Borne Flavivirus Infection in Neurons, Astrocytes and Microglia In Vivo and In Vitro
Tick-borne encephalitis virus (TBEV) is a neurotropic member of the genus Orthoflavivirus (former Flavivirus) and is of significant health concern in Europe and Asia. TBEV pathogenesis may occur directly via virus-induced damage to neurons or through immunopathology due to excessive inflammation. While primary cells isolated from the host can be used to study the immune response to TBEV, it is still unclear how well these reflect the immune response elicited in vivo. Here, we compared the transcriptional response to TBEV and the less pathogenic tick-borne flavivirus, Langat virus (LGTV), in primary monocultures of neurons, astrocytes and microglia in vitro, with the transcriptional response in vivo captured by single-nuclei #RNA sequencing (sn#RNA-seq) of a whole mouse cortex. We detected similar transcriptional changes induced by both LGTV and TBEV infection in vitro, with the lower response to LGTV likely resulting from slower viral kinetics. Gene set enrichment analysis showed a stronger transcriptional response in vivo than in vitro for astrocytes and microglia, with a limited overlap mainly dominated by interferon signaling. Together, this adds to our understanding of neurotropic flavivirus pathogenesis and the strengths and limitations of available model systems. https://www.mdpi.com/1999-4915/16/8/1327?utm_source=dlvr.it&utm_medium=tumblr
0 notes
Text
Covid-19: Nine new clusters reported, eight linked to workplaces
Covid-19: Nine new clusters reported, eight linked to workplaces
PETALING JAYA: A total of nine new Covid-19 clusters were reported on Sunday (Jan 24), with eight of them linked to workplaces. Health director-general Tan Sri Dr Noor Hisham Abdullah (pic) said that the Jalan Sebelas cluster in Hulu Langat, Selangor was discovered after screening of factory workers in Seri Kembangan. Out of 715 individuals screened for the virus, 83 tested positive. The Bukit…

View On WordPress
0 notes
Photo

Insilico Comprehension of Stop Codon Readthrough in Human Viruses
BY Arockiyajainmary M | Balaji S | Sivashankari Selvarajan "Insilico Comprehension of Stop Codon Readthrough in Human Viruses"
Published in International Journal of Trend in Scientific Research and Development (ijtsrd), ISSN: 2456-6470, Volume-4 | Issue-4 , June 2020,
URL: https://www.ijtsrd.com/papers/ijtsrd31550.pdf
Paper Url :https://www.ijtsrd.com/biological-science/biotechnology/31550/insilico-comprehension-of-stop-codon-readthrough-in-human-viruses/arockiyajainmary-m
callforpapertechnology, technologyjournal
Readthrough is an event in which stop codon is misread, resulting in elongation of polypeptides. Stop codon suppression or termination codon readthrough, is a mechanism of expression of many disorder proteins. Many important cellular functions are carried out by way of the Readthrough process. This could alter the gene function which thereon produces either destructive or constructive effects. Hence, this study aims to diagnose this recoding mechanism in certain selected humans infecting pathogenic viruses through insilico approach. For this target, the 3'UnTranslated Regions of the selected viruses were retrieved from the Genbank database. Each of these 3'UTRs were translated into all their reading frames. Motif search using Interproscan in each of the frames, followed by homology search using BLASTX, and were achieved to identify stop codon readthrough candidates in each of the selected viruses. Finally, the secondary structure of RNA was predicted using RNAFold web server to ensure the stability of the RNA. The 3'UTRs from Aichi Virus 1, Cosa Virus A, Dengue Virus 1, Duvenhage Lyssavirus, Enterovirus A, HepatitisGB Virus B, Human Cosavirus A, Human Pegivirus 2, Langat Virus, Parechovirus A, WestNile Virus and Zika Virus were retrieved. A total of 48 motifs were identified in different reading frames of 3'UTR of the selected viruses. BlastX search recognized 9 homologs in the reading frames of 3'UTR. The secondary structure analysis and search of motifs and homologs resulted in the confirmation of 5 candidates with strong evidence for the readthrough event. These candidates showed homology with proteins of prime importance such as Imidazole glycerol Phosphate synthase protein, 50S ribosomal protein L27, DNA replication, and repair protein, replication origin binding protein, and adenosine deaminase. Hence, we proved that the 3'untranslated regions would undergo translation. This strongly suggests that many such readthrough events are to be determined to exactly unravel the pathogenicity behind Viruses. To design anti viral drugs to impede this viral machinery, it is essential to analyse their 3'UTR regions.
0 notes
Photo

Cụm mới ở Sendayan, Negeri Sembilan VIRUS CORONA | Bộ Y tế đã phát hiện một cụm nhiễm trùng Covid-19 mới ở Sendayan, Negeri Sembilan đã thấy 39 người bị nhiễm bệnh cho đến nay. Tổng giám đốc Tiến sĩ Noor Hisham Abdullah nói với một cuộc họp báo ngày hôm nay rằng số bệnh nhân dương tính được phát hiện tại khu vực này bao gồm 13 sinh viên tahfiz và một gia đình 11 người."Chúng tôi thấy rằng có một vụ dịch ở Sendayan. Và một n�� lực phối hợp đã được thực hiện, và đang diễn ra, tại hiện trường."Chúng tôi hy vọng rằng chúng tôi sẽ có thể ngăn chặn sự lây nhiễm", ông nói thêm.Ông đã trả lời một câu hỏi về sự đột biến của các trường hợp mới ở Negeri Sembilan theo số liệu thống kê của nó ngày hôm qua, ghi nhận tổng cộng 42 trường hợp từ tiểu bang, và để xác nhận xem có đúng là phần lớn những người có kết quả dương tính đã đến từ một nhóm tôn giáo có trụ sở tại Sendayan.Ngoài các sinh viên tahfiz và một gia đình 11 người, ông nói rằng 15 người khác có kết quả dương tính với Sendayan là thành viên hội đồng quản trị của một tổ chức. Noor Hisham, tuy nhiên, đã không đặt tên cho thực thể.Trong khi đó, quan chức hàng đầu của Bộ Y tế cho biết cụm Sendayan là một phần của tổng số 28 cụm và cụm phụ mà họ đã truy tìm.Đây là sự gia tăng từ 25 cụm và cụm phụ mà ông đã công bố một ngày trước."Nhưng đây vẫn được coi là một cụm nhỏ. Lớn nhất vẫn là cụm tập hợp Sri Pet bắt, chiếm 39% trong tổng số các trường hợp tích cực trong nước," ông nói.Đối với một câu hỏi về lý do tại sao phần lớn các trường hợp tử vong do Covid-19 ở nước này liên quan đến các bệnh nhân nam, Noor Hisham cho biết điều này là do hầu hết những người tham gia tập hợp tại bàn của Sri Petaling là nam giới.Theo ghi nhận, 75% trong số 82 nạn nhân chết vì virus cho đến nay là nam giới.Ông nói một yếu tố khác có thể là đàn ông tham gia nhiều hơn vào các hoạt động ngoài trời, điều này khiến họ có nguy cơ mắc bệnh Covid-19 cao hơn."Tuy nhiên, điều chúng tôi chắc chắn là 50% những người chết ở độ tuổi 60 trở lên. Và 80% trường hợp tử vong có tình trạng hôn mê và như vậy. Vì vậy, khi họ bị nhiễm Covid-19, các triệu chứng của họ còn tồi tệ hơn nhiều những người không có sự hấp dẫn. "MCO Giai đoạn 1 và 2 đã giữ các trường hợp tích cực dưới 5.000Trong khi đó, trong việc cập nhật số lượng các trường hợp theo các cụm, Noor Hisham cho biết tính đến trưa nay, tổng cộng 24.605 mẫu đã được lấy từ cụm Sri Petaling, trong đó có 1.904 dương tính.Các cụm lớn khác, cụ thể là cụm đám cưới Bangi; Cụm người trở về Ý ở Kuching, Sarawak; cụm tập hợp nhà thờ ở Kuching; Cụm Rembau ở Negeri Sembilan; và cụm người trở về Bali, không ghi nhận bất kỳ sự gia tăng nào về số lượng các trường hợp.Một số khu vực được đặt theo lệnh kiểm soát chuyển động nâng cao (MCO) đã ghi nhận sự gia tăng các trường hợp mới.Theo ông, Hulu Langat đã ghi nhận 11 trường hợp mới làm tăng tổng số người trong khu vực lên tới 430. Trong số này, 126 trường hợp dương tính được phát hiện tại một trường madrasah và khu vực của Kampung Paya Lebar ở Batu 23, cả ở Sungai Lui.Ngoài ra còn có sự gia tăng của ba trường hợp ở Kampung Sungai Lui, nâng số vụ tại làng lên 120.Tòa nhà biệt thự Selangor tại Jalan Masjid Ấn Độ, Kuala Lumpur đã tăng thêm một trường hợp mới, đưa tổng số trường hợp lên tới 83 trường hợp.Các khu vực khác thuộc MCO nâng cao - tòa nhà biệt thự Malaya tại Jalan Masjid Ấn Độ; Menara City One ở Jalan Munshi Abdullah, Kuala Lumpur; và Simpang Renggam ở Johor đã không ghi nhận bất kỳ trường hợp mới nào. Noor Hisham cho biết giai đoạn đầu tiên và thứ hai của MCO được thi hành bởi chính phủ đã quản lý để giúp ngăn chặn sự tăng đột biến trong các trường hợp.Ông cho biết JP Morgan đã dự đoán rằng Malaysia sẽ ghi nhận mức cao nhất trong các trường hợp vào ngày hôm nay, ước tính rằng sẽ có tổng số 6.300."Nhưng bây giờ chúng tôi có ít hơn 5.000 trường hợp. Chúng tôi đã cố gắng giảm số lượng. Hôm nay được cho là cao điểm."Chúng tôi chưa thấy đỉnh điểm", ông nói khi trả lời một câu hỏi liệu Bộ có đang mong đợi được chứng kiến đỉnh điểm của các vụ án hay một làn sóng bùng phát khác.Tuy nhiên, ông nói còn nhiều việc phải làm và hy vọng rằng giai đoạn thứ ba của MCO bắt đầu vào ngày mai sẽ giúp giảm số lượng các trường hợp mới hơn nữa.Cập nhật những thông tin mới nhất về sự bùng phát tại quốc gia miễn phí của Malaysiakini Máy theo dõi Covid-19.Malaysiakini đang cung cấp quyền truy cập miễn phí vào các bản cập nhật quan trọng nhất về đại dịch coronavirus. Bạn có thể tìm thấy chúng đây.Giúp giữ cho phương tiện truyền thông độc lập sống - đăng ký đến Malaysiakini. [ad_2] Nguồn
0 notes
Text

<p>「 #感染症 と #バイオセーフティー 」という課題で論文を書く機会がありましたので、ここに掲載します。<br/>
<br/>
#感染症とバイオセーフティ 千葉科学大学危機管理学部教授 #吉川泰弘<br/>
Infectious diseases and #biosafety</p>
<p>1. はじめに<br/>
「感染症とバイオセーフティ」は、非常に密接な関係にある。感染症はヒトからヒトなどに感染する病原体に暴露され、体内で病原体が増殖し、宿主が異常を来した時、感染症に罹ったことになる。病原体に暴露されても感染が成立しない場合もあるし、感染しても発症しない( #不顕性感染 となる)場合もある。従って患者から病原体を分離することは非常に重要である。<br/>
感染症の原因となる感染病原体を実験室で安全に扱う方法(ハードとソフト)が #バイオセーフティ ということである。病原体の危険度に応じてリスクレベルが4グループに分類されており、それぞれのグループの病原体を安全に取り扱うための管理レベルがバイオセーフティレベル( #BSL1 ~ #BSL4 )である(安全管理のための封じ込めレベルとして #P1 ~ #P4 ともよばれている)。バイオセーフティは指針(ガイドライン)やマニュアルであり、法律ではない。<br/>
他方、感染症を統御する(予防、診断、治療、蔓延防止、再発防止)目的でつくられた法律が #感染症法 であり、病気の重要性に応じて1類から5類まで類型化されている。感染症の患者を見つけた場合の医師、看護師、獣医師(感染した特定の動物の届出)、行政官、動物取扱者等の役割が決められている。法律なので罰則規定を伴う。<br/>
感染症の病原体等を取り扱う規則は、感染症法に組み込まれており罰則規定を伴うが、この規則は、感染症統御ではなく #バイオテロ 防止を目的に整備された規則なので、テロに使用されるリスクの大きさに応じて病原体が第1種から第4種に分類されており、その取扱いについてはハード、ソフトの規定や申請・許可、届出、病原体輸送等に関す��規則が定められている。これらのレギュレーションは、それぞれ目的が異なるので、同じ病原体であっても対応が異なる場合があり、しばしば病原体の取り扱いに関しては混乱が起きている。<br/><br/>
2、バイオハザート(註: #バイオハザード )と #バイオセーフティ<br/>
#バイオハザード ( #Biohazard 、#BiologicalHazard )は、 #生物学的危害 と訳されている。名の通り、生物に由来する有害性・危険性(物質)である。病原体は、これまでに多くの実験室での #感染事故 や #漏出事件 を引き起こしており、病原体の持つリスク(感染や事故を起こす確率と起きた時の影響の大きさ)のレベルを評価し、リスクを回避する方法を考えようというのが、 #バイオハザード の原点である。<br/>
かつては、病原体や感染性廃棄物がメインであったが、最近は、薬剤耐性遺伝子や遺伝子組換え体、 #生物兵器 も含まれるようになった。そのため、ハザードの観点よりも、リスク回避に主眼を置く立場から、 #バイオセーフティ や #バイオセキュリティ という言葉を使うようになった。最近ではバイオハザードという言葉はこの分野では、ほとんど使われなくなっている。しかし、多くのリスク評価では、ハザード(危害)の同定から始めており、リスク管理も #HACCP (ハザードアナリシス・クリティカルコントロールポイント、 #危害分析重要管理点 )のように、リスク科学では現在でもよく使われる言葉である。表1に実験室における #感染事故 の事例を示す。</p>
<p>表1 実験室感染事故の事例 倉田毅先生提供</p>

<p><br/>
3、病原体の危険度:リスク群1~4 (BSL1~4)<br/>
病原体の危険度の表現は、ガイドライン(NIH/CDC、WHO、国立感染症研究所など)によりリスク群、グループ、などと表現されているが、内容的には類似している。病原体は海外ではBSL(Biosafety Level)としても分類されている。<br/>
リスク群1(BSL1)は、正常で健康なヒト(動物)に病気を発生させる見込みがないもの、病原体等取扱者および関連者に対するリスクがないか低リスクのものである。ここでいう関連者とは、病原体等取扱者との間に感染の可能性のある接触が、直接あるいは間接的に起こりうるその他の人々をいう。通常の環境に存在し、病原性がほとんどない微生物や弱毒化したワクチン株などが含まれる。<br/>
リスク群2(BSL2)は、病原体等取扱者に対する中等度リスクをも��、関連者に対する低リスクの病原体である。具体的には、ヒトあるいは動物に感染すると疾病を起こし得るが、病原体等取扱者や関連者に対し、重大な健康被害を起こす見込みがないもの。また、実験室内の曝露が、ときに重篤な感染を起こすこともあるが、有効な治療法、予防法があり、関連者への伝幡のリスクが低いもの。一般的には、人々の間でみられている感染症の病原体で、普通の生活の中で感染し、発症することもあるが、すでに多くのヒトが免疫をもっているものであり、適切なワクチンの接種などにより感染も容易に予防できるものが入る。この群の病原体の多くは経口感染、経皮感染、経粘膜感染を起こすが、空気感染やエアロゾル曝露により、飛沫核感染を起こす可能性は低い。<br/>
リスク群3(BSL3)は、病原体等取扱者に対する高リスクで、関連者に対する低リスクの病原体。ヒトあるいは動物に感染すると重篤な疾病(致死的な感染を起こす場合もある)を起こすが、通常、感染者から関連者への伝幡の可能性が低いものであり、有効な治療法、予防法があるもの。また環境中にいる病原体で、エアロゾル曝露により、飛沫感染の可能性が高く、正しい予防対策と治療により対応できるもの。<br/>
リスク群4(BSL4)は、病原体等取扱者及び関連者に対する高リスクのものである。ヒトあるいは動物に感染すると重篤な疾病を起こし、感染者から関連者への伝幡が直接または間接に起こりうるもの。通常、有効な治療法、予防法がないものである。一般には、多くの人は曝露される機会がほとんどなく、あえてそれが存在する地域へ渡航しない限り感染の機会がない病原体である。<br/><br/>
4、病原体のリスク群(BSL)分類例<br/>
以下にリスク群2~4(BSL2~4)の代表的な病原体を挙げる。リスク群1(BSL1)は2~4に入らないものである。<br/>
リスク群2(BSL2)の細菌:ブタ胸膜肺炎菌、Actinobacillus suis、牛放線菌、アエロモナス・ハイドロフィラ、アナプラズマ属(Anaplasma bovis、A. ovis、A. phagocytophilum他)、炭疽菌(34F2株)、セレウス菌、Bacteroides fragilis、バルトネラ属(Bartonella bacilliformis、猫ひっかき病菌他)、ボルデテラ属(気管支敗血症菌、百日咳菌他)、ボレリア属全種(ライム病菌他)、キャンピロバクタ―属(Campylobacter coli、C. fetus、C. jejuni)、カプノサイトファーガ属(Capnocytophaga canimorsus、C. cynodegmi他)、クラミジア科(Chlamydia trachomatis、流行性羊流産菌、ネコクラミジア、肺炎クラミジア、オウム病菌)、クロストリジウム属(ボツリヌス菌、気腫疽菌、ディフィシル菌、ガス壊疽菌、破傷風菌他)、コリネバクテリア属(ジフテリア菌、ネズミコリネ菌、ヒツジ偽結核菌、ウルセランス菌他)、エーリキア属(Ehrlichia canis、E. chaffeensis、E. muris)、バンコマイシン耐性腸球菌(Enterococcus faecalis、E. faecium)、豚丹毒(類丹毒)菌、大腸菌(���管,尿路等における病原性株)、フランシセラ属(Francisella novicida、F. philomiragia、野兎病菌)、壊死桿菌、ヘモフィルス属(Haemophilus aegyptius、インフルエンザ菌、ブタパラインフルエンザ菌)、ヘリコバクター属(Helicobacter bilis、H. felis、H. hepaticus、 ピロリ菌他)、クレブジエラ属(Klebsiella granulomatis、肺炎桿菌)、Lawsonia intracellularis、レジオネラ属全種、Leptospira interrogans、リステリア属(Listeria ivanovii, リステリア菌)、Mannheimia haemolytica、ミコバクテリア属(鳥型結核菌、仮性結核菌、牛型結核菌(BCG 株)、M. caprae、M. intracellulare、M. kansasii、ハンセン病菌、M. marinum、M. simiae他)、マイコプラズマ属全種(M. mycoides subsp. mycoides を除く)、淋菌、髄膜炎菌、ネオリケッチア属(Neorickettsia risticii、ネオリケッチア・センネツ)、 ノカルジア属(Nocardia abscessus、 N. arthritidis、 N. brasiliensis、 N. niigatensis他)、 パスツレラ属(Pasteurella multocida:出血性敗血症又は家きんコレラ由来ではない株、 P. pneumotropica)、緑膿菌、Rhodococcus equi、サルモネラ属全種(パラチフスA菌、チフス菌、ネズミチフス菌他)、セラチア菌、赤痢菌属全種、ブドウ球菌属(Staphylococcus aureus subsp. anaerobius、黄色ブドウ球菌)、連鎖球菌属(Streptococcus agalactiae、S. canis、腺疫菌、S. equi subsp. zooepidemicus、肺炎球菌、S. suis他)、トレポネーマ属(梅毒菌、T. pertenue)、Ureaplasma urealyticum、ビブリオ属(コレラ菌、V. mimicus、腸炎ビブリオ菌、V. vulnificus他)、エルシニア属(腸炎エルシニア菌、偽結核菌)など<br/>
リスク群2(BSL2)の真菌: アスペルギルス属(Aspergillus flavus*、A. fumigatus、A. parasiticus*)、Candida albicans、Cladosporium carrionii、C. trichoides、クリプトコッカス属 (Cryptococcus gattii、C. neoformans)、Epidermophyton floccosum、Exophiala dermatitidis、Fonsecaea pedrosoi、フサリウム属全種*、微胞子属全種、ペニシリウム属全種*(P. marneffei を除く。) ニューモシスチス属全種、 Sporothrix schenckii、トリコフィトン属全種(*は毒素産生株に限る)。<br/>
リスク群2(BSL2)の原虫:アカントアメーバ属全種、バベシア属全種. Balamuthia mandrillaris、大腸バランチジウム、Besnoitia属全種、Buxtonella sulcata、Caryospora属全種、クリプトスポリジウム属全種、Cyclospora 属全種、アイメリア属全種、エントアメーバ属全種、ジアルジア属全種、Haemoproteus 属全種、Hammondia hammondi、 Hartmannella 属全種、ヘパトシスチス属全種、へパトゾーン属全種、ヘキサミタ属全種、 ヒストモナス・メレアグ��ディス(黒頭病)、イソスポラ属全種、レーシュマニア属全種、 ロイコチトゾーン属全種、微胞子虫門全種、ネグレリア属全種、Neospora caninum、 腸トリコモナス、プラスモジウム属全種、住肉胞子虫属全種、七面鳥トリコモナス、タイレリア属全種、トキソプラズマ、膣トリコモナス、牛胎児トリコモナス、トリパノソーマ属全種<br/>
リスク群2(BSL2)の寄生虫(下線の寄生虫を除く以下の寄生虫属全種):Abbreviata、 多棘刺縁吸虫、ネコ肺虫、Agriostomum、Alaria、アメーボテニア、鉤虫、住血線虫、アニサキス、裸頭条虫、回虫、Ascarops、Aspiculuris、Avioserpens、Avitellina、食肉類回虫、 ベルチエラ、Brachylaemus、ブルギア、ブノストマム、Calicophora、Camallanus、 毛細線虫、Chabertia、Cheilospirura、Choanotaenia、肝吸虫、Cooperi、Cordonema、Cotugnia、 Cotylurus、Craterostromum、クレノゾーマ、シアトストーマ、シリコシクルス、Cylicodontophorus、Cylicospirura、Cylicostephanus、Davaincoides、ダバイネ、犬毛包虫、二腔吸虫、肺虫、Digramma、腎虫、ディプタロネーマ、裂頭条虫、Diplogonoporus、 瓜実条虫、犬糸状虫、ドラクンクルス、ドラスキア、Echinocephalus、Echinochasmus、エキノコックス、棘口吸虫、Elaeophora、霊長類蟯虫、Euparyphium、Eurytrema、肝蛭、 Fascioloides、肥大吸虫、Filaroides、Fimbriaria、Fischoederius、ジアルジア、ウマバエ(馬蠅)、Gastrodiscoides、ギガントビルハルジア、Globocepharus、顎口虫、ゴンギロネーマ、Gyalocephalus、ハブロネマ、 捻転胃虫、ネズミ螺旋線虫、Heterakis、Heterobilharzia、 Heterophyes、Himasthla、平腹双口吸虫、矮小条虫、Hyostrongylus、Hypoderaeum、 Inermicapsifer、クドアセプテンプンクタータ、頸部膿瘍回虫、舌虫、リトモソイデス・シグモドンティス、ロア糸状虫、 マモモノガムス、マンソネラ、メシストシルス、有線条虫、メタゴニムス、ブタ肺虫、メトロリアセス、Microbilharzia、ミクロプレウラ、Microtetrameres、モリネウス、モニエジア、Muellerius、サケ吸虫、ネカトール、ネマトジルス、ブラジル鉤虫、Notocotylus、Oesophagodontus、腸結節虫、ウシバエ(牛蠅)、Ollulanus、オンコセルカ、オピストルキス、Ornithobilharzia、Orthocoelium、エソファゴストム、オステルターグ、Oxyspirura、馬蟯虫、パラフィラリア、肺吸虫、 Paramphistomum、Paranoplocephala、Parascaris、パリフォストムム、ウサギ蟯虫、壺形吸虫、フィロメトラ、フィロメトロイデス、フィサロプテラ、Physocephalus、 Plagiorchis、 Poteriostomum、Probstmayria、Prosthogonimus、Protostrongylus、シュードテラノバ、プソロプテス、有輪条虫、桿線虫、住血吸虫、旋尾線虫タイプ X、セタリア(指状糸状虫)、Simondsia、Skrjabinema、Sobolevicephalus、芽殖孤虫、Spirocerca、スピロメトラ、Spirura、 Stephanofilaria、Stephanurus、Stichorchis、Stilesia、糞線虫、円虫、 Suifilaria、開嘴虫、Synhimantus、齧歯類蟯虫、テニア、Tanqua、 テラノバ、Tetrameres、テラジア、 Thysaniezia、Thysanosoma、犬小回虫 トキソカラ、トリヒナ(旋毛虫)、トリコビルハルジア、毛様線虫、犬鞭虫、Triodontophorus、十二指腸虫、バンクロフト糸条虫など<br/>
リスク群2(BSL2)のウイルス(原則としてvirus、ウイルス略):アデノ、Aichi virus、悪性カタール熱、アポイ、アロア、Asama virus、鶏脳脊髄炎、鶏エンテロ、鶏E型肝炎、鶏メタニューモ(七面鳥鼻気管炎)、鶏パラミキソ(ニューキャッスル病を含む)、鶏オルソレオ、 鶏レトロ、鶏アストロ、鶏痘、ボルナ病、牛アストロ、牛エンテロ1,2、牛流行熱、牛ヘルペス1(伝染性牛鼻気管炎)、牛ヘルペス 2(牛潰瘍性乳頭炎を含む)、牛コブ、ウシ丘疹性口炎、牛RS、牛ライノ 1,2,3 15、牛ウイルス性下痢、犬ジステンパー、犬ヘルペス、鶏貧血症、牛痘、 #コロナ ( #SARS コロナを除く)、サイトメガロ、デング、アヒル肝炎、アヒルB型肝炎、アヒルヘルペス 1(アヒルペスト、アヒル腸炎)、エプシュタイン・バール、エクトロメリア、馬動脈炎、馬ヘルペス、馬ライノ(馬A型・B型鼻炎を含 む)、猫ヘルペス、猫モルビリ、Fukuoka virus、タマリンGB virus B、ゲタ、山羊痘、Hazara virus、A型肝炎、B型肝炎、C型肝炎、D型肝炎、E型肝炎、G型肝炎、単純ヘルペス1,2、馬痘、ヒトアストロ、ヒトエンテロA, B, C, D、ヒトヘルペス 6, 7, 8、ヒト免疫不全:HIV1(増殖力等欠損株)、ヒトメタニューモ、Human parechovirus、ヒト呼吸器融合(HRS)、ヒトライノA、ヒトライノB、ヒトライノC、Ilheus virus、伝染性ファブリキウス嚢病、伝染性喉頭気管炎、 #インフルエンザ ( #高病原性株 を除く)、日本脳炎、Junin virus(Candid#1 株)、Khabarovsk virus、乳酸脱水素酵素上昇、Langat virus、Lagovirus、LCM(リンパ球性脈絡髄膜炎)、Ljungan virus、哺乳類レトロ(HIV1, 2 を除き、HTLV1, 2 を含む)、マレック病、麻疹、七面鳥ヘルペス、伝染性軟属腫、サル痘、ムンプス、ネズミヘルペス1, 2, 8, 4, 7、ネズミ肺炎(Pneumovirus of mice(PVM))、粘液腫、ナイロビ羊病、ネルソンベイ・オルソレオ、 ノロ、Oita virus、O'Nyong•Nyong virus、オルビ(アフリカ馬疫を除く)、 Orf virus、オルソブンヤ、羊ヘルペス1(羊肺腺腫症関連ヘルペス)、羊ヘルペス2、パピローマ、パラインフルエンザ(センダイウイルスを含む)、パルボ(アデノ関連ウイルスを除き、ヒトパルボB19 を含む)、Pichinde virus、Poikilothermal vertebrate retrovirus、ポリオ1, 2, 3、ポリオ―マ(メルケル細胞ポリオーマウイルスを含む)、豚アストロ、豚サーコ、豚エンテロ B(ブタエンテロ9,10) 、豚繁殖呼吸器症候群、Porcine sapelovirus、豚テンショー、Prospect Hill virus、偽牛痘、オウムコロナ、狂犬病(固定株及び弱毒化株)、Rio Bravo virus、 Ross river virus、ロタ、風疹、サポ、セムリキ森林(増殖力等欠損株)、羊痘、ショープ繊維腫、サルエンテロウイルス A、サルヘルペスウイルス(B•virus、Herpes ateles virus を除く)、シンドビス、オーエスキー病、ブタサイトメガロ、ブタポックス、ブタ水疱病、タカリベ、タナポックス、脳心筋炎、トロウイルス、 Thottapalayam virus、Torque tenovirus、 Tula virus、水疱瘡・帯状疱疹、水疱性口炎(Alagoas、インデアナ、ニュージャージー)、 Vesivirus、ウッドチャック肝炎、ヤバポックス、ヨコセ、牛疫(生ワクチン株)、ワクチニア(LC16m8 株を除く)、哺乳類のプリオン(海綿状脳症因子)、スクレイピー、牛海綿状脳症(動物実験BSE prion をマウスに感染させる場合は ABSL2 とする。ウシ型、ヒト型prion 遺伝子導入マウス、サル類に BSE prion を感染させる場合は、ABSL3。その他の動物 prion の動物実験は個別に考慮)、クロイツフェルトヤコブ病(動物実験は ABSL3)<br/><br/>
リスク群3(BSL3):病原体としては細菌、真菌、ウイルスで、原虫、寄生虫はない。<br/>
リスク群3(BSL3)の細菌:主なものは、炭疽菌、ブルセラ属(全種)、Q熱(Coxiella burnetii)、野兎病菌、牛型結核菌、結核菌、ツツガムシ病(Orientia tsutsugamushi)、リケッチア属(Rickettsia felis、日本紅斑熱、Rickettsia prowazekii他)、チフス菌、パラチフス菌、ペスト菌<br/>
リスク群3(BSL3)の真菌:主なものは、ブラストミセス病(Blastomyces dermatitidis)、コクシディオイデス病(Coccidioides posadasii)、ヒストプラズマ属(全種)<br/>
リスク群3(BSL3)のウイルス:主なものは、コウモリリッサウイルス属、豚コレラウイルス、口蹄疫ウイルス、ハンタウイルス属、ヒト免疫不全ウイルス( #HIV )、 #高病原性鳥インフルエンザウイルス 、 #中東呼吸器症候群 ( #MERS )ウイルス、アレナウイルス属、小反芻獣疫ウイルス、狂犬病ウイルス、リフトバレー熱ウイルス、牛疫ウイルス、 #SARS ウイルス、重症熱性血小板減少症(SFTS)ウイルス、ダニ媒介脳炎ウイルス、西ナイル熱ウイルス、黄熱ウイルスなど<br/><br/>
(註: #新型コロナウイルス #2019nCoV #covid19 は #BSL3に含まれる?)
リスク群4(BSL4):リスク群4(BSL4)の病原体は、すべてウイルスである。 #マールブルグ ウイルス、 #エボラ ウイルス属(全種)、 #ラッサ ウイルス、 #クリミア・コンゴ出血熱 ウイルス、 #天然痘 ウイルス、 #南米出血熱 ウイルス(全種)。これらはすべて #1類感染症 の病原体��ある。<br/><br/>
5、物理的封じ込めレベルの対応( #P1 ~ #P4 、 #BSL1 ~4)<br/>
レベル1( #P1 、 #BSL1 )は、普通の微生物実験室で、実験室は他から隔離されている必要はない。微生物実験では、飲食・喫煙は禁止する。一般外来者の立ち入りを禁止する必要はないが、16歳未満の者の入室を禁ずる。微生物取扱者は、病原体取扱い訓練を受けた者でなければならない。<br/>
レベル2( #P2 、 #BSL2 )は、P1の封じ込めに加え、実験室の扉には #バイオハザード の警告を表示する。P2実験室には許可された者のみが入室できる。実験者は白衣を着用しなければならない。実験中は窓及び扉をしめ、ロックする。微生物実験は基本的に生物用安全キャビネット(クラスII以上)内で行う。 #エアロゾル が発生しない作業はキャビネット外でも実施できる。実験室にある必要はないが、施設には滅菌用に #オートクレーブ が設置されていることが望ましい。<br/>
レベル3( #P3 、 #BSL3 )実験室では、実験室の扉には、 #バイオハザード の警告が表示されなければならない。また、廊下等からの立ち入りは制限する。白衣などに着替えるための前室にはエアシャワーなどを設置しなければならない。入室時には前後のドアを同時に開いてはならない。実験者は、作業着または白衣を着用しなければならない。実験中は窓・扉を閉めなければならない。施設には #オートクレーブ が設置されていることが望ましい(実験室内にある必要はない)。生物学用安全キャビネット(クラスIIA以上)を設置し、作業は基本的に安全キャビネット内で行う。また、壁・床・天井・作業台などの表面は消毒・洗浄可能なようにする。排気系を調節し、常に外部から実験室内に空気を流入させる。実験室からの排気は、高性能フィルターを通し除菌した上で大気に放出する。動物実験は生物学用安全キャビネットの中 or #陰圧アイソレーター の中で行う。作業員名簿に記載された者以外の立ち入りを禁ずる<br/>
レベル4( #P4 、 #BSL4 )実験室は、最高度安全実験施設である。 #P3 に加えて、 #P4 の実験室は他の施設から完全に隔離され、詳細な実験室の運用マニュアルが装備される。 #P3 レベルに加えて、①クラスIII安全キャビネットを使用しなければならない。②通り抜け式オートクレーブを設置する。③シャワー室を設置する。④実験室からの排気は高性能フィルターで2段浄化する。⑤防護服未着用での入室を禁ずる。 #P4 にはグローブボックス型とスーツラボ型がある。<br/>
世界では40を超すレベル4( #P4 、 #BSL4 )の実験室がある。国内では #国立感染症研究所 と #理化学研究所筑波研究所 に設置されている。しかし、 #理化学研究所筑波研究所 ではレベル3 ( #P3 、 #BSL3 )までの運用に制限されている。近年、国際的には高度にグローバル化が進み、人や動物、物の移動が盛んになり、輸入感染症や越境感染症がしばしば起こっている。日本もその脅威の例外ではない。リスク群4( #BSL4 )の病原体等による感染症が発生した場合の対処への遅れや、感染症の研究不足が心配されている。西アフリカの #エボラ出血熱 の #アウトブレイク 、米国やスペインへの感染者の入国を受け、2015年8月に厚生労働省は国立感染症研究所のレベル4( #P4 、 #BSL4 )施設を稼働できるようにし、遺伝子・血清学的診断などのウイルス学的検査の対応が可能となった。また、長崎大学へのレベル4( #P4 、 #BSL4 ) 施設の設置に向けた協議が進んでいる。<br/>
#ABSL (動物を用いたバイオセーフティレベルの実験に関する対応)を以下の図1に示す。<br/><br/><br/>
図1 #ABSL :Animal Bio Safety Level<br/>
(病原体等取扱動物実験設備の #ABSL 分類、実験手技、安全機器及び施設基準)</p>

<p> <br/>
6、 #感染症法 と病原体の関係<br/>
#感染症法 は正式には、「感染症の予防及び感染症の患者に対する医療に関する法律」である。この法律には一般の法律と違って前文があり、概要は以下のように書かれている。「人類は、疾病、特に感染症により、多大の苦難を経験してきた。 #ペスト 、 #痘そう 、 #コレラ 等の感染症の流行は、時に文明を存亡の危機に追いやり、感染症を根絶することは正に人類の悲願と言える。医学・医療の進歩や衛生水準の著しい向上により、多くの感染症が克服されてきた。しかし、新たな感染症の出現や既知の感染症の再興により、また、国際交流の進展等に伴い、感染症は新たな形で人類に脅威を与えている。<br/>
一方、我が国では過去に #ハンセン病 、 #エイズ 等の感染症の患者等に対するいわれのない差別や偏見が存在したという事実を重く受け止め、教訓として今後に生かすことが必要である。こうした感染症をめぐる状況の変化や感染症の患者等が置かれてきた状況を踏まえ、患者等の人権を尊重しつつ、良質かつ適切な医療の提供を確保し、感染症への迅速かつ適確な対応が求められている。こうした視点に立ち、これまでの感染症の予防に関する施策を抜本的に見直し、感染症の予防及び感染症の患者に対する医療に関する総合的な施策の推進を図るため、この法律を制定する」。ここでは旧式の差別を生む危険性のある感染症患者の隔離という方法よりも、予防医療に重点を置くこと、患者の人権を尊重すること、患者にとってはヒトから感染しようが動物から感染しようが苦痛は同じであるという考えから動物由来感染症を加えることとなった。20世紀後半に出現し、世界の脅威となった新興感染症の多くが野生動物に由来する感染症であったことも影響していると思われる。<br/>
感染症法の特徴は、感染症を類型化し危機管理対応を決めることでもあった。1類から5類まで細分化すること、新興感染症などを時宜に合わせて追加、改廃するという柔軟な対応は、過去百年間法律を変えなったことへの反省から生まれている。約5年ごとの改定により、新しい感染症が数多く追加された。 #1類感染症 は #エボラ出血熱 、 #マールブルグ病 のようなウイルス出血熱など、最も厳しい対応の必要な感染症で、患者の指定病院への隔離措置を必要とする(病原体の扱いはリスク群4( #BSL4 ))。2類は重篤な呼吸器感染症などで病原体の扱いには、ほとんどがレベル3( #P3 、 #BSL3 )施設が必要である。3類は就業制限を必要とする腸管感染症であり、病原体の取り扱いはリスク群3~2( #BSL3 ~ #BSL2 )のものがある。4類はほとんどのものが動物由来感染症であり、病原体取扱はリスク群3~2( #BSL3 ~ #BSL2 )のものと多様である。5類は全数把握あるいは定点観察の必要な、主にヒトからヒトに感染する感染症で、やはり分離さ��た病原体の取り扱いは、リスク群3~2( #BSL3 ~ #BSL2 )のものと多様である。<br/>
以下の図2に、1類から5類の感染症を示す。前述のリスク群2~4( #BSL2 ~ #BSL4 )の病原体と感染症の類型の関係を比較していただければ幸いである。</p>
<p>図2 1類から5類の感染症( #感染症法 の疾病類型化)</p>


<p> <br/>
7、感染症法に基づく「特定病原体等の管理規制」とバイオテロ<br/>
2001年9月11日の米国同時多発テロにより、国家同士の戦争とは異なる、一群の政治集団と国家の戦いというテロリズムが世界の人々に再認識された。その直後に、封筒入りの白い粉事件として起きた炭疽菌テロでは、18人が感染し肺炭疽により5人が死亡した。日本でもオウム真理教が1994年6月に松本サリン事件で150名の患者と7名の死亡、1995年3月の地下鉄サリン事件で5000名の患者と12名の死亡という無差別市民テロを行った。オウム真理教は、他にボツリヌス毒素、炭疽菌散布、エボラウイルスの入手などバイオテロを計画していた。<br/>
このようにバイオテロが現実に起こり、また、世界各国がテロの脅威にさらされている。日本でも天然痘ウイルス、炭疽菌、野兎病菌、ボツリヌス毒素などによるバイオテロが発生した場合の危機管理を検討することになり、その結果、「特定病原体等管理規制」として、バイオテロに使用される恐れのある病原体等の管理が規定され、感染症法に包含されることになった。管理規制の趣旨としては、以下の点が述べられている。<br/>
日本では国民の生命・健康に影響を与える恐れがある病原体等の管理が、研究者、施設管理者等の自主性に委ねられている。また、その適正な管理体制は必ずしも確立されていない状況にある。国際動向では、生物テロ(バイオテロ)に使用される恐れのある病原体等の管理強化が重要な課題となっている(動物由来感染症の病原体の80%はバイオテロに利用可能と言われている)。厚労省は生物テロに使用されるおそれのある病原体等で、国民の生命・健康に影響を与える恐れがある病原体等の管理の強化を実施するため、この規則を制定する。この規制は平成19年6月から施行(一部規制は経過措置を実施)する。病院(検査室)、研究所、大学、ワクチン製造企業などが主な対象となる。病原体等の管理は1種病原体から4種病原体に分類し、レベルに応じて所持や輸入等の禁止、許可、届出、基準遵守等の規制が設けられた。感染症法の疾病類型が感染症統御の重要性に基づく分類であるのに対し、病原体管理規制は病原体のバイオテロのツールとしてのリスクによる分類であり、病気でなく病原体そのものの取扱いに関する点ではバイオセーフティの指針と共通点がある。<br/>
「1種病原体等」は、エボラウイルス、クリミア・コンゴ出血熱ウイルス、痘そうウイルス等。「2種病原体等」は、SARSコロナウイルス、炭疽菌、野兎病菌、ペスト菌、ボツリヌス菌等。「3種病原体等」は、狂犬病ウイルスや多剤耐性結核菌などが含まれている。「4種病原体等」には、インフルエンザウイルス(H2N2)、黄熱ウイルス、腸管出血性大腸菌、鳥インフルエンザウイルス等が含まれる。<br/>
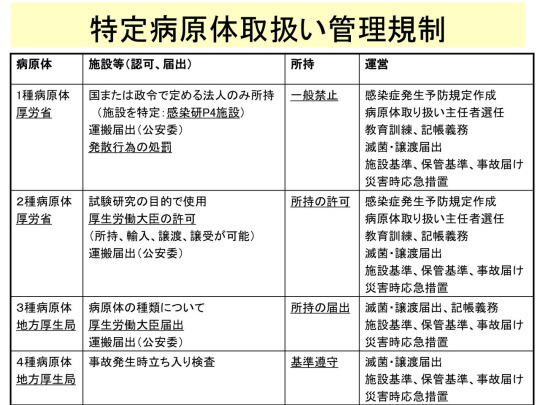
特定病原体管理規制による保有病原体の種類と管理手続き、及び特定病原体取扱いレベル(第1種から4種)、感染症類型(第1類から5類)及び病原体の種類について、以下に図示した(図3、4)。<br/>
この図からわかるように、結核は2類感染症で、感染症対応としては1類感染症に次ぐ重要な感染症である。病原体は容易にヒト-ヒト感染を起こし、重篤化するのでレベル3(P3、BSL3)の安全管理が必要である。しかし、テロのツールとしてみると、多剤耐性結核菌が3種、結核菌は4種という並みの扱いになる。他方、野兎病は4類感染症であり、安全管理はレベル3(P3、BSL3)である。しかし、病原体取扱いは、SARSやペスト菌と並んで2種という特に重要な取扱いとなっている。</p>
<p>図3 特定病原体取扱い管理規制</p>

<p>図4 病原体取扱い規制と感染症類型の関係</p>

<p> <br/>
8. 終わりに<br/>
動物やヒトの感染症の統御には、診断、治療および予防が必須である。そのために患者、患畜から病原体を分離し同定することは必要な条件である。どのような封じ込め(ハードとソフト)対応で安全に取り扱うか、また、病原体を取り扱うにあたって受ける法的規制と安全のためのガイドラインがどのように組まれているかを紹介した。<br/><br/>
#バイオセーフティ ・ガイドラインの作成の背景、 #感染症法 の策定の経緯、病原体取扱の目的は、それぞれ異なっているために、医師、獣医師、研究者や一般の人にとって病原体の取り扱いがわかりにくくなっていると思う。十分に解説できたかわからないが、病原体を分離する、あるいはした際に、確認のため、もう一度利用していただければ幸いである。<br/><br/>
#Infectious diseases and #biosafety have a very tight relationship. When the host is exposed to the #pathogen , the pathogen grows in the body, and the anomaly has occurred, the host become suffering from an infectious disease. If the host is exposed to the pathogen, however, the infection may not be established, and even if infection has occurred, there are cases that the disease does not occur (subclinical infection). So, it is important to isolate pathogens from the patients.<br/>
#Biosafety is the safe way handling pathogens of infectious diseases in a laboratory. Risk levels of the pathogens are classified into 1 to 4 groups according to the degree of their risk. “ #Biosafety levels 1 to 4” are the safety control levels for safely handling the pathogens of each group. And the physical containment levels for safety management are also called #P1 to #P4. #Biosafety levels are guideline or manual, but these are not the law.<br/>
The law for the purpose of controlling infectious diseases is the “Act on the Prevention of Infectious Diseases and Medical Care for Patients with Infectious Diseases (Infectious Disease Law)”, and it has been categorizing from 1 to 5 classes according to the importance of infectious diseases. The role of doctors, nurses, veterinarians, administrative officials and animal handlers is described in the law, when they find patients or animals with the infectious diseases. The law involves penalty provisions.<br/>
In addition, regulations dealing with the specific pathogens are incorporated into the Infectious Disease Law, and accompanied by penalty provisions. This regulation was settled not for controlling infectious diseases but for preventing bioterrorism. Therefore, pathogens are classified from 1st kind to 4th kind according to the magnitude of the risk used for terrorism. Regarding its handling, regulations concerning hard and software provisions, application and permission, notification, and pathogen transportation etc. are described.<br/>
Since each of these regulations has different purposes, the correspondence may be different even for the same pathogens. Consequently, confusion often occurs with respect to the handling of pathogens. I will show examples of pathogens and introduce methods for handling safety management.<br/><br/>
キーワード:<br/><br/>
#バイオハザード #Biohazard #バイオセーフティ #Biosafety #バイオセキュリティ #Biosecurity #バイオセーフティレベル 1~4(P1~4) #BSL 1~4(P1~4) #動物バイオセーフティレベル #ABSL #感染症法 Infectious disease law #特定病原体取扱い規制 Specific pathogen handling regulation #バイオテロ #Bioterrorism </p>
1 note
·
View note
Text
Transfer Window
Infamous vectors of the bacterium responsible for Lyme disease, ticks can also transfer harmful Flaviviruses to their mammal hosts. Among these is Powassan virus (POWV), an often symptomless but occasionally lethal virus, with an increasing number of cases in North America. Tick-borne Flaviviruses like POWV move very quickly from infected ticks to new hosts, suggesting that these viruses are located near the ticks’ mouthparts, in their salivary glands. Pictured is a cross-section of one of these glands, with the salivary duct outlined in yellow and two acini, round clusters of secretory cells, on the right, including one infected with another Flavivirus known as Langat virus (in green). By culturing these glands in the laboratory, researchers can investigate which parts of these tissues are colonised by Flaviviruses, how infection affects them, and how viruses move to new hosts, to ultimately help develop ways of blocking these processes to reduce viral transmission.
Image from the Biology of Vector-Borne Viruses Section, Laboratory of Virology, NIH National Institute of Allergy and Infectious Diseases
Rocky Mountain Laboratories, NIAID/NIH, Hamilton, MT, USA
Image copyright held by the original authors
Research published in mBio, January 2019
from BPoD - Biomedical Picture of the Day https://ift.tt/2HdCRHJ
0 notes
Photo

Transfer Window
Infamous vectors of the bacterium responsible for Lyme disease, ticks can also transfer harmful Flaviviruses to their mammal hosts. Among these is Powassan virus (POWV), an often symptomless but occasionally lethal virus, with an increasing number of cases in North America. Tick-borne Flaviviruses like POWV move very quickly from infected ticks to new hosts, suggesting that these viruses are located near the ticks’ mouthparts, in their salivary glands. Pictured is a cross-section of one of these glands, with the salivary duct outlined in yellow and two acini, round clusters of secretory cells, on the right, including one infected with another Flavivirus known as Langat virus (in green). By culturing these glands in the laboratory, researchers can investigate which parts of these tissues are colonised by Flaviviruses, how infection affects them, and how viruses move to new hosts, to ultimately help develop ways of blocking these processes to reduce viral transmission.
Written by Emmanuelle Briolat
Image from the Biology of Vector-Borne Viruses Section, Laboratory of Virology, NIH National Institute of Allergy and Infectious Diseases
Rocky Mountain Laboratories, NIAID/NIH, Hamilton, MT, USA
Image copyright held by the original authors
Research published in mBio, January 2019
You can also follow BPoD on Instagram, Twitter and Facebook
4 notes
·
View notes
Quote
「 #感染症 と #バイオセーフティー 」という課題で論文を書く機会がありましたので、ここに掲載します。 #感染症とバイオセーフティ 千葉科学大学危機管理学部教授 #吉川泰弘 Infectious diseases and #biosafety 1. はじめに 「感染症とバイオセーフティ」は、非常に密接な関係にある。感染症はヒトからヒトなどに感染する病原体に暴露され、体内で病原体が増殖し、宿主が異常を来した時、感染症に罹ったことになる。病原体に暴露されても感染が成立しない場合もあるし、感染しても発症しない( #不顕性感染 となる)場合もある。従って患者から病原体を分離することは非常に重要である。 感染症の原因となる感染病原体を実験室で安全に扱う方法(ハードとソフト)が #バイオセーフティ ということである。病原体の危険度に応じてリスクレベルが4グループに分類されており、それぞれのグループの病原体を安全に取り扱うための管理レベルがバイオセーフティレベル( #BSL1 ~ #BSL4 )である(安全管理のための封じ込めレベルとして #P1 ~ #P4 ともよばれている)。バイオセーフティは指針(ガイドライン)やマニュアルであり、法律ではない。 他方、感染症を統御する(予防、診断、治療、蔓延防止、再発防止)目的でつくられた法律が #感染症法 であり、病気の重要性に応じて1類から5類まで類型化されている。感染症の患者を見つけた場合の医師、看護師、獣医師(感染した特定の動物の届出)、行政官、動物取扱者等の役割が決められている。法律なので罰則規定を伴う。 感染症の病原体等を取り扱う規則は、感染症法に組み込まれており罰則規定を伴うが、この規則は、感染症統御ではなく #バイオテロ 防止を目的に整備された規則なので、テロに使用されるリスクの大きさに応じて病原体が第1種から第4種に分類されており、その取扱いについてはハード、ソフトの規定や申請・許可、届出、病原体輸送等に関する規則が定められている。これらのレギュレーションは、それぞれ目的が異なるので、同じ病原体であっても対応が異なる場合があり、しばしば病原体の取り扱いに関しては混乱が起きている。 2、バイオハザート(註: #バイオハザード )と #バイオセーフティ #バイオハザード ( #Biohazard 、#BiologicalHazard )は、 #生物学的危害 と訳されている。名の通り、生物に由来する有害性・危険性(物質)である。病原体は、これまでに多くの実験室での #感染事故 や #漏出事件 を引き起こしており、病原体の持つリスク(感染や事故を起こす確率と起きた時の影響の大きさ)のレベルを評価し、リスクを回避する方法を考えようというのが、 #バイオハザード の原点である。 かつては、病原体や感染性廃棄物がメインであったが、最近は、薬剤耐性遺伝子や遺伝子組換え体、 #生物兵器 も含まれるようになった。そのため、ハザードの観点よりも、リスク回避に主眼を置く立場から、 #バイオセーフティ や #バイオセキュリティ という言葉を使うようになった。最近ではバイオハザードという言葉はこの分野では、ほとんど使われなくなっている。しかし、多くのリスク評価では、ハザード(危害)の同定から始めており、リスク管理も #HACCP (ハザードアナリシス・クリティカルコントロールポイント、 #危害分析重要管理点 )のように、リスク科学では現在でもよく使われる言葉である。表1に実験室における #感染事故 の事例を示す。 表1 実験室感染事故の事例 倉田毅先生提供 3、病原体の危険度:リスク群1~4 (BSL1~4) 病原体の危険度の表現は、ガイドライン(NIH/CDC、WHO、国立感染症研究所など)によりリスク群、グループ、などと表現されているが、内容的には類似している。病原体は海外ではBSL(Biosafety Level)としても分類されている。 リスク群1(BSL1)は、正常で健康なヒト(動物)に病気を発生させる見込みがないもの、病原体等取扱者および関連者に対するリスクがないか低リスクのものである。ここでいう関連者とは、病原体等取扱者との間に感染の可能性のある接触が、直接あるいは間接的に起こりうるその他の人々をいう。通常の環境に存在し、病原性がほとんどない微生物や弱毒化したワクチン株などが含まれる。 リスク群2(BSL2)は、病原体等取扱者に対する中等度リスクをもち、関連者に対する低リスクの病原体である。具体的には、ヒトあるいは動物に感染すると疾病を起こし得るが、病原体等取扱者や関連者に対し、重大な健康被害を起こす見込みがないもの。また、実験室内の曝露が、ときに重篤な感染を起こすこともあるが、有効な治療法、予防法があり、関連者への伝幡のリスクが低いもの。一般的には、人々の間でみられている感染症の病原体で、普通の生活の中で感染し、発症することもあるが、すでに多くのヒトが免疫をもっているものであり、適切なワクチンの接種などにより感染も容易に予防できるものが入る。この群の病原体の多くは経口感染、経皮感染、経粘膜感染を起こすが、空気感染やエアロゾル曝露により、飛沫核感染を起こす可能性は低い。 リスク群3(BSL3)は、病原体等取扱者に対する高リスクで、関連者に対する低リスクの病原体。ヒトあるいは動物に感染すると重篤な疾病(致死的な感染を起こす場合もある)を起こすが、通常、感染者から関連者への伝幡の可能性が低いものであり、有効な治療法、予防法があるもの。また環境中にいる病原体で、エアロゾル曝露により、飛沫感染の可能性が高く、正しい予防対策と治療により対応できるもの。 リスク群4(BSL4)は、病原体等取扱者及び関連者に対する高リスクのものである。ヒトあるいは動物に感染すると重篤な疾病を起こし、感染者から関連者への伝幡が直接または間接に起こりうるもの。通常、有効な治療法、予防法がないものである。一般には、多くの人は曝露される機会がほとんどなく、あえてそれが存在する地域へ渡航しない限り感染の機会がない病原体である。 4、病原体のリスク群(BSL)分類例 以下にリスク群2~4(BSL2~4)の代表的な病原体を挙げる。リスク群1(BSL1)は2~4に入らないものである。 リスク群2(BSL2)の細菌:ブタ胸膜肺炎菌、Actinobacillus suis、牛放線菌、アエロモナス・ハイドロフィラ、アナプラズマ属(Anaplasma bovis、A. ovis、A. phagocytophilum他)、炭疽菌(34F2株)、セレウス菌、Bacteroides fragilis、バルトネラ属(Bartonella bacilliformis、猫ひっかき病菌他)、ボルデテラ属(気管支敗血症菌、百日咳菌他)、ボレリア属全種(ライム病菌他)、キャンピロバクタ―属(Campylobacter coli、C. fetus、C. jejuni)、カプノサイトファーガ属(Capnocytophaga canimorsus、C. cynodegmi他)、クラミジア科(Chlamydia trachomatis、流行性羊流産菌、ネコクラミジア、肺炎クラミジア、オウム病菌)、クロストリジウム属(ボツリヌス菌、気腫疽菌、ディフィシル菌、ガス壊疽菌、破傷風菌他)、コリネバクテリア属(ジフテリア菌、ネズミコリネ菌、ヒツジ偽結核菌、ウルセランス菌他)、エーリキア属(Ehrlichia canis、E. chaffeensis、E. muris)、バンコマイシン耐性腸球菌(Enterococcus faecalis、E. faecium)、豚丹毒(類丹毒)菌、大腸菌(腸管,尿路等における病原性株)、フランシセラ属(Francisella novicida、F. philomiragia、野兎病菌)、壊死桿菌、ヘモフィルス属(Haemophilus aegyptius、インフルエンザ菌、ブタパラインフルエンザ菌)、ヘリコバクター属(Helicobacter bilis、H. felis、H. hepaticus、 ピロリ菌他)、クレブジエラ属(Klebsiella granulomatis、肺炎桿菌)、Lawsonia intracellularis、レジオネラ属全種、Leptospira interrogans、リステリア属(Listeria ivanovii, リステリア菌)、Mannheimia haemolytica、ミコバクテリア属(鳥型結核菌、仮性結核菌、牛型結核菌(BCG 株)、M. caprae、M. intracellulare、M. kansasii、ハンセン病菌、M. marinum、M. simiae他)、マイコプラズマ属全種(M. mycoides subsp. mycoides を除く)、淋菌、髄膜炎菌、ネオリケッチア属(Neorickettsia risticii、ネオリケッチア・センネツ)、 ノカルジア属(Nocardia abscessus、 N. arthritidis、 N. brasiliensis、 N. niigatensis他)、 パスツレラ属(Pasteurella multocida:出血性敗血症又は家きんコレラ由来ではない株、 P. pneumotropica)、緑膿菌、Rhodococcus equi、サルモネラ属全種(パラチフスA菌、チフス菌、ネズミチフス菌他)、セラチア菌、赤痢菌属全種、ブドウ球菌属(Staphylococcus aureus subsp. anaerobius、黄色ブドウ球菌)、連鎖球菌属(Streptococcus agalactiae、S. canis、腺疫菌、S. equi subsp. zooepidemicus、肺炎球菌、S. suis他)、トレポネーマ属(梅毒菌、T. pertenue)、Ureaplasma urealyticum、ビブリオ属(コレラ菌、V. mimicus、腸炎ビブリオ菌、V. vulnificus他)、エルシニア属(腸炎エルシニア菌、偽結核菌)など リスク群2(BSL2)の真菌: アスペルギルス属(Aspergillus flavus*、A. fumigatus、A. parasiticus*)、Candida albicans、Cladosporium carrionii、C. trichoides、クリプトコッカス属 (Cryptococcus gattii、C. neoformans)、Epidermophyton floccosum、Exophiala dermatitidis、Fonsecaea pedrosoi、フサリウム属全種*、微胞子属全種、ペニシリウム属全種*(P. marneffei を除く。) ニューモシスチス属全種、 Sporothrix schenckii、トリコフィトン属全種(*は毒素産生株に限る)。 リスク群2(BSL2)の原虫:アカントアメーバ属全種、バベシア属全種. Balamuthia mandrillaris、大腸バランチジウム、Besnoitia属全種、Buxtonella sulcata、Caryospora属全種、クリプトスポリジウム属全種、Cyclospora 属全種、アイメリア属全種、エントアメーバ属全種、ジアルジア属全種、Haemoproteus 属全種、Hammondia hammondi、 Hartmannella 属全種、ヘパトシスチス属全種、へパトゾーン属全種、ヘキサミタ属全種、 ヒストモナス・メレアグリディス(黒頭病)、イソスポラ属全種、レーシュマニア属全種、 ロイコチトゾーン属全種、微胞子虫門全種、ネグレリア属全種、Neospora caninum、 腸トリコモナス、プラスモジウム属全種、住肉胞子虫属全種、七面鳥トリコモナス、タイレリア属全種、トキソプラズマ、膣トリコモナス、牛胎児トリコモナス、トリパノソーマ属全種 リスク群2(BSL2)の寄生虫(下線の寄生虫を除く以下の寄生虫属全種):Abbreviata、 多棘刺縁吸虫、ネコ肺虫、Agriostomum、Alaria、アメーボテニア、鉤虫、住血線虫、アニサキス、裸頭条虫、回虫、Ascarops、Aspiculuris、Avioserpens、Avitellina、食肉類回虫、 ベルチエラ、Brachylaemus、ブルギア、ブノストマム、Calicophora、Camallanus、 毛細線虫、Chabertia、Cheilospirura、Choanotaenia、肝吸虫、Cooperi、Cordonema、Cotugnia、 Cotylurus、Craterostromum、クレノゾーマ、シアトストーマ、シリコシクルス、Cylicodontophorus、Cylicospirura、Cylicostephanus、Davaincoides、ダバイネ、犬毛包虫、二腔吸虫、肺虫、Digramma、腎虫、ディプタロネーマ、裂頭条虫、Diplogonoporus、 瓜実条虫、犬糸状虫、ドラクンクルス、ドラスキア、Echinocephalus、Echinochasmus、エキノコックス、棘口吸虫、Elaeophora、霊長類蟯虫、Euparyphium、Eurytrema、肝蛭、 Fascioloides、肥大吸虫、Filaroides、Fimbriaria、Fischoederius、ジアルジア、ウマバエ(馬蠅)、Gastrodiscoides、ギガントビルハルジア、Globocepharus、顎口虫、ゴンギロネーマ、Gyalocephalus、ハブロネマ、 捻転胃虫、ネズミ螺旋線虫、Heterakis、Heterobilharzia、 Heterophyes、Himasthla、平腹双口吸虫、矮小条虫、Hyostrongylus、Hypoderaeum、 Inermicapsifer、クドアセプテンプンクタータ、頸部膿瘍回虫、舌虫、リトモソイデス・シグモドンティス、ロア糸状虫、 マモモノガムス、マンソネラ、メシストシルス、有線条虫、メタゴニムス、ブタ肺虫、メトロリアセス、Microbilharzia、ミクロプレウラ、Microtetrameres、モリネウス、モニエジア、Muellerius、サケ吸虫、ネカトール、ネマトジルス、ブラジル鉤虫、Notocotylus、Oesophagodontus、腸結節虫、ウシバエ(牛蠅)、Ollulanus、オンコセルカ、オピストルキス、Ornithobilharzia、Orthocoelium、エソファゴストム、オステルターグ、Oxyspirura、馬蟯虫、パラフィラリア、肺吸虫、 Paramphistomum、Paranoplocephala、Parascaris、パリフォストムム、ウサギ蟯虫、壺形吸虫、フィロメトラ、フィロメトロイデス、フィサロプテラ、Physocephalus、 Plagiorchis、 Poteriostomum、Probstmayria、Prosthogonimus、Protostrongylus、シュードテラノバ、プソロプテス、有輪条虫、桿線虫、住血吸虫、旋尾線虫タイプ X、セタリア(指状糸状虫)、Simondsia、Skrjabinema、Sobolevicephalus、芽殖孤虫、Spirocerca、スピロメトラ、Spirura、 Stephanofilaria、Stephanurus、Stichorchis、Stilesia、糞線虫、円虫、 Suifilaria、開嘴虫、Synhimantus、齧歯類蟯虫、テニア、Tanqua、 テラノバ、Tetrameres、テラジア、 Thysaniezia、Thysanosoma、犬小回虫 トキソカラ、トリヒナ(旋毛虫)、トリコビルハルジア、毛様線虫、犬鞭虫、Triodontophorus、十二指腸虫、バンクロフト糸条虫など リスク群2(BSL2)のウイルス(原則としてvirus、ウイルス略):アデノ、Aichi virus、悪性カタール熱、アポイ、アロア、Asama virus、鶏脳脊髄炎、鶏エンテロ、鶏E型肝炎、鶏メタニューモ(七面鳥鼻気管炎)、鶏パラミキソ(ニューキャッスル病を含む)、鶏オルソレオ、 鶏レトロ、鶏アストロ、鶏痘、ボルナ病、牛アストロ、牛エンテロ1,2、牛流行熱、牛ヘルペス1(伝染性牛鼻気管炎)、牛ヘルペス 2(牛潰瘍性乳頭炎を含む)、牛コブ、ウシ丘疹性口炎、牛RS、牛ライノ 1,2,3 15、牛ウイルス性下痢、犬ジステンパー、犬ヘルペス、鶏貧血症、牛痘、コロナ(SARSコロナを除く)、サイトメガロ、デング、アヒル肝炎、アヒルB型肝炎、アヒルヘルペス 1(アヒルペスト、アヒル腸炎)、エプシュタイン・バール、エクトロメリア、馬動脈炎、馬ヘルペス、馬ライノ(馬A型・B型鼻炎を含 む)、猫ヘルペ ス、猫モルビリ、Fukuoka virus、タマリンGB virus B、ゲタ、山羊痘、Hazara virus、A型肝炎、B型肝炎、C型肝炎、D型肝炎、E型肝炎、G型肝炎、単純ヘルペス1,2、馬痘、ヒトアストロ、ヒトエンテロA, B, C, D、ヒトヘルペス 6, 7, 8、ヒト免疫不全:HIV1(増殖力等欠損株)、ヒトメタニューモ、Human parechovirus、ヒト呼吸器融合(HRS)、ヒトライノA、ヒトライノB、ヒトライノC、Ilheus virus、伝染性ファブリキウス嚢病、伝染性喉頭気管炎、 インフルエンザ(高病原性株を除く)、日本脳炎、Junin virus(Candid#1 株)、Khabarovsk virus、乳酸脱水素酵素上昇、Langat virus、Lagovirus、LCM(リンパ球性脈絡髄膜炎)、Ljungan virus、哺乳類レトロ(HIV1, 2 を除き、HTLV1, 2 を含む)、マレック病、麻疹、七面鳥ヘルペス、伝染性軟属腫、サル痘、ムンプス、ネズミヘルペス1, 2, 8, 4, 7、ネズミ肺炎(Pneumovirus of mice(PVM))、粘液腫、ナイロビ羊病、ネルソンベイ・オルソレオ、 ノロ、Oita virus、O'Nyong•Nyong virus、オルビ(アフリカ馬疫を除く)、 Orf virus、オルソブンヤ、羊ヘルペス1(羊肺腺腫症関連ヘルペス)、羊ヘルペス2、パピローマ、パラインフルエンザ(センダイウイルスを含む)、パルボ(アデノ関連ウイルスを除き、ヒトパルボB19 を含む)、Pichinde virus、Poikilothermal vertebrate retrovirus、ポリオ1, 2, 3、ポリオ―マ(メルケル細胞ポリオーマウイルスを含む)、豚アストロ、豚サーコ、豚エンテロ B(ブタエンテロ9,10) 、豚繁殖呼吸器症候群、Porcine sapelovirus、豚テンショー、Prospect Hill virus、偽牛痘、オウムコロナ、狂犬病(固定株及び弱毒化株)、Rio Bravo virus、 Ross river virus、ロタ、風疹、サポ、セムリキ森林(増殖力等欠損株)、羊痘、ショープ繊維腫、サルエンテロウイルス A、サルヘルペスウイルス(B•virus、Herpes ateles virus を除く)、シンドビス、オーエスキー病、ブタサイトメガロ、ブタポックス、ブタ水疱病、タカリベ、タナポックス、脳心筋炎、トロウイルス、 Thottapalayam virus、Torque tenovirus、 Tula virus、水疱瘡・帯状疱疹、水疱性口炎(Alagoas、インデアナ、ニュージャージー)、 Vesivirus、ウッドチャック肝炎、ヤバポックス、ヨコセ、牛疫(生ワクチン株)、ワクチニア(LC16m8 株を除く)、哺乳類のプリオン(海綿状脳症因子)、スクレイピー、牛海綿状脳症(動物実験BSE prion をマウスに感染させる場合は ABSL2 とする。ウシ型、ヒト型prion 遺伝子導入マウス、サル類に BSE prion を感染させる場合は、ABSL3。その他の動物 prion の動物実験は個別に考慮)、クロイツフェルトヤコブ病(動物実験は ABSL3) リスク群3(BSL3):病原体としては細菌、真菌、ウイルスで、原虫、寄生虫はない。 リスク群3(BSL3)の細菌:主なものは、炭疽菌、ブルセラ属(全種)、Q熱(Coxiella burnetii)、野兎病菌、牛型結核菌、結核菌、ツツガムシ病(Orientia tsutsugamushi)、リケッチア属(Rickettsia felis、日本紅斑熱、Rickettsia prowazekii他)、チフス菌、パラチフス菌、ペスト菌 リスク群3(BSL3)の真菌:主なものは、ブラストミセス病(Blastomyces dermatitidis)、コクシディオイデス病(Coccidioides posadasii)、ヒストプラズマ属(全種) リスク群3(BSL3)のウイルス:主なものは、コウモリリッサウイルス属、豚コレラウイルス、口蹄疫ウイルス、ハンタウイルス属、ヒト免疫不全ウイルス(HIV)、高病原性鳥インフルエンザウイルス、中東呼吸器症候群(MERS)ウイルス、アレナウイルス属、小反芻獣疫ウイルス、狂犬病ウイルス、リフトバレー熱ウイルス、牛疫ウイルス、SARSウイルス、重症熱性血小板減少症(SFTS)ウイルス、ダニ媒介脳炎ウイルス、西ナイル熱ウイルス、黄熱ウイルスなど リスク群4(BSL4):リスク群4(BSL4)の病原体は、すべてウイルスである。マールブルグウイルス、エボラウイルス属(全種)、ラッサウイルス、クリミア・コンゴ出血熱ウイルス、天然痘ウイルス、南米出血熱ウイルス(全種)。これらはすべて1類感染症の病原体である。 5、物理的封じ込めレベルの対応(P1~P4、 BSL1~4) レベル1(P1、BSL1)は、普通の微生物実験室で、実験室は他から隔離されている必要はない。微生物実験では、飲食・喫煙は禁止する。一般外来者の立ち入りを禁止する必要はないが、16歳未満の者の入室を禁ずる。微生物取扱者は、病原体取扱い訓練を受けた者でなければならない。 レベル2(P2、BSL2)は、P1の封じ込めに加え、実験室の扉にはバイオハザードの警告を表示する。P2実験室には許可された者のみが入室できる。実験者は白衣を着用しなければならない。実験中は窓及び扉をしめ、ロックする。微生物実験は基本的に生物用安全キャビネット(クラスII以上)内で行う。エアロゾルが発生しない作業はキャビネット外でも実施できる。実験室にある必要はないが、施設には滅菌用にオートクレーブが設置されていることが望ましい。 レベル3(P3、BSL3)実験室では、実験室の扉には、バイオハザードの警告が表示されなければならない。また、廊下等からの立ち入りは制限する。白衣などに着替えるための前室にはエアシャワーなどを設置しなければならない。入室時には前後のドアを同時に開いてはならない。実験者は、作業着または白衣を着用しなければならない。実験中は窓・扉を閉めなければならない。施設にはオートクレーブが設置されていることが望ましい(実験室内にある必要はない)。生物学用安全キャビネット(クラスIIA以上)を設置し、作業は基本的に安全キャビネット内で行う。また、壁・床・天井・作業台などの表面は消毒・洗浄可能なようにする。排気系を調節し、常に外部から実験室内に空気を流入させる。実験室からの排気は、高性能フィルターを通し除菌した上で大気に放出する。動物実験は生物学用安全キャビネットの中 or 陰圧アイソレーターの中で行う。作業員名簿に記載された者以外の立ち入りを禁ずる レベル4(P4、BSL4)実験室は、最高度安全実験施設である。P3に加えて、P4の実験室は他の施設から完全に隔離され、詳細な実験室の運用マニュアルが装備される。P3レベルに加えて、①クラスIII安全キャビネットを使用しなければならない。②通り抜け式オートクレーブを設置する。③シャワー室を設置する。④実験室からの排気は高性能フィルターで2段浄化する。⑤防護服未着用での入室を禁ずる。P4にはグローブボックス型とスーツラボ型がある。 世界では40を超すレベル4(P4、BSL4)の実験室がある。国内では国立感染症研究所と���化学研究所筑波研究所に設置されている。しかし、理化学研究所筑波研究所ではレベル3 (P3、BSL3)までの運用に制限されている。近年、国際的には高度にグローバル化が進み、人や動物、物の移動が盛んになり、輸入感染症や越境感染症がしばしば起こっている。日本もその脅威の例外ではない。リスク群4(BSL4)の病原体等による感染症が発生した場合の対処への遅れや、感染症の研究不足が心配されている。西アフリカのエボラ出血熱のアウトブレイク、米国やスペインへの感染者の入国を受け、2015年8月に厚生労働省は国立感染症研究所のレベル4(P4、BSL4)施設を稼働できるようにし、遺伝子・血清学的診断などのウイルス学的検査の対応が可能となった。また、長崎大学へのレベル4(P4、BSL4) 施設の設置に向けた協議が進んでいる。 ABSL(動物を用いたバイオセーフティレベルの実験に関する対応)を以下の図1に示す。 図1 ABSL:Animal Bio Safety Level (病原体等取扱動物実験設備のABSL分類、実験手技、安全機器及び施設基準) 6、感染症法と病原体の関係 感染症法は正式には、「感染症の予防及び感染症の患者に対する医療に関する法律」である。この法律には一般の法律と違って前文があり、概要は以下のように書かれている。「人類は、疾病、特に感染症により、多大の苦難を経験してきた。ペスト、痘そう、コレラ等の感染症の流行は、時に文明を存亡の危機に追いやり、感染症を根絶することは正に人類の悲願と言える。医学・医療の進歩や衛生水準の著しい向上により、多くの感染症が克服されてきた。しかし、新たな感染症の出現や既知の感染症の再興により、また、国際交流の進展等に伴い、感染症は新たな形で人類に脅威を与えている。 一方、我が国では過去にハンセン病、エイズ等の感染症の患者等に対するいわれのない差別や偏見が存在したという事実を重く受け止め、教訓として今後に生かすことが必要である。こうした感染症をめぐる状況の変化や感染症の患者等が置かれてきた状況を踏まえ、患者等の人権を尊重しつつ、良質かつ適切な医療の提供を確保し、感染症への迅速かつ適確な対応が求められている。こうした視点に立ち、これまでの感染症の予防に関する施策を抜本的に見直し、感染症の予防及び感染症の患者に対する医療に関する総合的な施策の推進を図るため、この法律を制定する」。ここでは旧式の差別を生む危険性のある感染症患者の隔離という方法よりも、予防医療に重点を置くこと、患者の人権を尊重すること、患者にとってはヒトから感染しようが動物から感染しようが苦痛は同じであるという考えから動物由来感染症を加えることとなった。20世紀後半に出現し、世界の脅威となった新興感染症の多くが野生動物に由来する感染症であったことも影響していると思われる。 感染症法の特徴は、感染症を類型化し危機管理対応を決めることでもあった。1類から5類まで細分化すること、新興感染症などを時宜に合わせて追加、改廃するという柔軟な対応は、過去百年間法律を変えなったことへの反省から生まれている。約5年ごとの改定により、新しい感染症が数多く追加された。1類感染症はエボラ出血熱、マールブルグ病のようなウイルス出血熱など、最も厳しい対応の必要な感染症で、患者の指定病院への隔離措置を必要とする(病原体の扱いはリスク群4(BSL4))。2類は重篤な呼吸器感染症などで病原体の扱いには、ほとんどがレベル3(P3、BSL3)施設が必要である。3類は就業制限を必要とする腸管感染症であり、病原体の取り扱いはリスク群3~2(BSL3 ~BSL2)のものがある。4類はほとんどのものが動物由来感染症であり、病原体取扱はリスク群3~2(BSL3~BSL2)のものと多様である。5類は全数把握あるいは定点観察の必要な、主にヒトからヒトに感染する感染症で、やはり分離された病原体の取り扱いは、リスク群3~2(BSL3~BSL2)のものと多様である。 以下の図2に、1類から5類の感染症を示す。前述のリスク群2~4(BSL2~BSL4)の病原体と感染症の類型の関係を比較していただければ幸いである。 図2 1類から5類の感染症(感染症法の疾病類型化) 7、感染症法に基づく「特定病原体等の管理規制」とバイオテロ 2001年9月11日の米国同時多発テロにより、国家同士の戦争とは異なる、一群の政治集団と国家の戦いというテロリズムが世界の人々に再認識された。その直後に、封筒入りの白い粉事件として起きた炭疽菌テロでは、18人が感染し肺炭疽により5人が死亡した。日本でもオウム真理教が1994年6月に松本サリン事件で150名の患者と7名の死亡、1995年3月の地下鉄サリン事件で5000名の患者と12名の死亡という無差別市民テロを行った。オウム真理教は、他にボツリヌス毒素、炭疽菌散布、エボラウイルスの入手などバイオテロを計画していた。 このようにバイオテロが現実に起こり、また、世界各国がテロの脅威にさらされている。日本でも天然痘ウイルス、炭疽菌、野兎病菌、ボツリヌス毒素などによるバイオテロが発生した場合の危機管理を検討することになり、その結果、「特定病原体等管理規制」として、バイオテロに使用される恐れのある病原体等の管理が規定され、感染症法に包含されることになった。管理規制の趣旨としては、以下の点が述べられている。 日本では国民の生命・健康に影響を与える恐れがある病原体等の管理が、研究者、施設管理者等の自主性に委ねられている。また、その適正な管理体制は必ずしも確立されていない状況にある。国際動向では、生物テロ(バイオテロ)に使用される恐れのある病原体等の管理強化が重要な課題となっている(動物由来感染症の病原体の80%はバイオテロに利用可能と言われている)。厚労省は生物テロに使用されるおそれのある病原体等で、国民の生命・健康に影響を与える恐れがある病原体等の管理の強化を実施するため、この規則を制定する。この規制は平成19年6月から施行(一部規制は経過措置を実施)する。病院(検査室)、研究所、大学、ワクチン製造企業などが主な対象となる。病原体等の管理は1種病原体から4種病原体に分類し、レベルに応じて所持や輸入等の禁止、許可、届出、基準遵守等の規制が設けられた。感染症法の疾病類型が感染症統御の重要性に基づく分類であるのに対し、病原体管理規制は病原体のバイオテロのツールとしてのリスクによる分類であり、病気でなく病原体そのものの取扱いに関する点ではバイオセーフティの指針と共通点���ある。 「1種病原体等」は、エボラウイルス、クリミア・コンゴ出血熱ウイルス、痘そうウイルス等。「2種病原体等」は、SARSコロナウイルス、炭疽菌、野兎病菌、ペスト菌、ボツリヌス菌等。「3種病原体等」は、狂犬病ウイルスや多剤耐性結核菌などが含まれている。「4種病原体等」には、インフルエンザウイルス(H2N2)、黄熱ウイルス、腸管出血性大腸菌、鳥インフルエンザウイルス等が含まれる。 特定病原体管理規制による保有病原体の種類と管理手続き、及び特定病原体取扱いレベル(第1種から4種)、感染症類型(第1類から5類)及び病原体の種類について、以下に図示した(図3、4)。 この図からわかるように、結核は2類感染症で、感染症対応としては1類感染症に次ぐ重要な感染症である。病原体は容易にヒト-ヒト感染を起こし、重篤化するのでレベル3(P3、BSL3)の安全管理が必要である。しかし、テロのツールとしてみると、多剤耐性結核菌が3種、結核菌は4種という並みの扱いになる。他方、野兎病は4類感染症であり、安全管理はレベル3(P3、BSL3)である。しかし、病原体取扱いは、SARSやペスト菌と並んで2種という特に重要な取扱いとなっている。 図3 特定病原体取扱い管理規制 図4 病原体取扱い規制と感染症類型の関係 8 .終わりに 動物やヒトの感染症の統御には、診断、治療および予防が必須である。そのために患者、患畜から病原体を分離し同定することは必要な条件である。どのような封じ込め(ハードとソフト)対応で安全に取り扱うか、また、病原体を取り扱うにあたって受ける法的規制と安全のためのガイドラインがどのように組まれているかを紹介した。 バイオセーフティ・ガイドラインの作成の背景、感染症法の策定の経緯、病原体取扱の目的は、それぞれ異なっているために、医師、獣医師、研究者や一般の人にとって病原体の取り扱いがわかりにくくなっていると思う。十分に解説できたかわからないが、病原体を分離する、あるいはした際に、確認のため、もう一度利用していただければ幸いである。 Infectious diseases and biosafety have a very tight relationship. When the host is exposed to the pathogen, the pathogen grows in the body, and the anomaly has occurred, the host become suffering from an infectious disease. If the host is exposed to the pathogen, however, the infection may not be established, and even if infection has occurred, there are cases that the disease does not occur (subclinical infection). So, it is important to isolate pathogens from the patients. Biosafety is the safe way handling pathogens of infectious diseases in a laboratory. Risk levels of the pathogens are classified into 1 to 4 groups according to the degree of their risk. "Biosafety levels 1 to 4" are the safety control levels for safely handling the pathogens of each group. And the physical containment levels for safety management are also called P1 to P4. Biosafety levels are guideline or manual, but these are not the law. The law for the purpose of controlling infectious diseases is the "Act on the Prevention of Infectious Diseases and Medical Care for Patients with Infectious Diseases (Infectious Disease Law)", and it has been categorizing from 1 to 5 classes according to the importance of infectious diseases. The role of doctors, nurses, veterinarians, administrative officials and animal handlers is described in the law, when they find patients or animals with the infectious diseases. The law involves penalty provisions. In addition, regulations dealing with the specific pathogens are incorporated into the Infectious Disease Law, and accompanied by penalty provisions. This regulation was settled not for controlling infectious diseases but for preventing bioterrorism. Therefore, pathogens are classified from 1st kind to 4th kind according to the magnitude of the risk used for terrorism. Regarding its handling, regulations concerning hard and software provisions, application and permission, notification, and pathogen transportation etc. are described. Since each of these regulations has different purposes, the correspondence may be different even for the same pathogens. Consequently, confusion often occurs with respect to the handling of pathogens. I will show examples of pathogens and introduce methods for handling safety management. キーワード: バイオハザード Biohazard バイオセーフティ Biosafetyバイオセキュリティ Biosecurity バイオセーフティレベル 1~4(P1~4) BSL1~4(P1~4) 動物バイオセーフティレベル ABSL感染症法 Infectious disease law 特定病原体取扱い規制Specific pathogen handling regulation バイオテロ Bioterrorism
〜バイオセーフティと感染症 - animalcrisismanagement ページ!
0 notes